Multippel sklerose (MS) er en kronisk sykdom som rammer ca. 2.8 millioner mennesker på verdensbasis. I Norge antar vi at det er ca. 13.000 som lever med sykdommen. Antallet har økt, men i det har stor grad sammenheng med at flere diagnostiseres. Med lettere tilgang på helsetjenester blir flere henvist og får en diagnose.
Immunsystemet feiler og angriper nerveceller
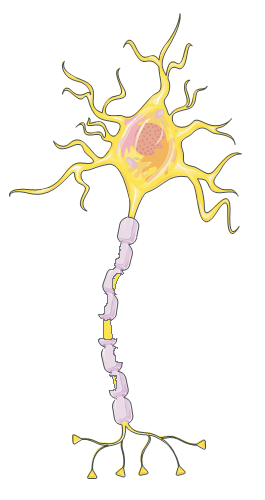
MS er en autoimmun sykdom hvor immunsystemet går til angrep på nervecellene i sentralnervesystemet (hjernen og ryggmargen). Der immunsystemet angriper oppstår det betennelsesreaksjoner. Pasientene får dermed områder med betennelse på ulike steder i hjernen og/eller ryggmargen.
Både gener og miljøfaktorer påvirker risikoen for MS
Hva som gjør at noen immunceller velger å gå til angrep på eget nervesystem er ukjent. Vi tror at det er en kombinasjon av gener som disponerer og en ytre faktor som eksempelvis en infeksjon tidlig i livet.
Forskerne har funnet over 200 gener som påvirker hvor disponert en person er for å få MS. Men hver av genene bidrar minimalt og sykdommen anses ikke arvelig for den enkelte. De genene vi har funnet er vanlige i vår befolkning og bidrar sannsynligvis til at Skandinavia ligger i verdenstoppen når det gjelder forekomst av sykdommen.
Samtidig ser vi at sykdommen forekommer hyppigere hos personer som flytter til Norge fra land med lavere forekomst. Dette kan tyde på at det er noe i vårt miljø eller med vår livsstil som bidrar til å utløse sykdommen.
Det er også mer enn dobbelt så mange kvinner som menn som får MS.
De fleste som diagnostiseres med MS er unge voksne
De fleste er mellom 20 og 40 år når de får sykdommen, men vi stiller diagnosen både i barnealder og også hos eldre.
De senere årene er andelen eldre som får diagnosen økende og det mener vi har sammenheng med bedret diagnostikk. Mens mange tidligere aksepterte å leve med noen plager, er terskelen for å utrede og diagnostisere blitt lavere med årene.
Vanlige symptomer på MS
Som nevnt er MS en sykdom hvor det oppstår betennelser på ulike steder i det sentrale nervesystemet. Symptomene den enkelte får vil avhenge av hvor betennelsen oppstår og det er stor variasjon mellom pasientene.
Noen typiske symptomer er:
- nummenhet
- endret følelse (eks at kaldt kjennes varmt)
- klossethet
- smerter
- uklart syn, dobbeltsyn
- lammelser
- spasmer (muskelkramper)
- ustøhet
- fatigue (mangel på energi)
- vansker med oppmerksomhet og konsentrasjon
- problemer med vannlating, avføring eller seksualfunksjon
For de fleste kommer symptomene i løpet av få dager, og deretter er det en langsom bedring over dager til uker. Det er vanligvis en stabil periode før neste attakk. Noen kan ha flere attakker på kort tid, for andre kan det gå mange år til neste attakk. Av den grunn beskrives sykdommen som attakkvis.
Spesielt tidlig i sykdommen kan symptomene gå helt over, etter hvert risikerer man i større grad å bli plaget med restsymptomer. Hyppigere og mer alvorlige attakker øker risikoen for utvikling av varig handicap. Noen opplever også en gradvis forverring.
Hvordan stilles MS-diagnosen?
MS-diagnosen stilles ved å påvise betennelser på ulike steder i sentralnervesystemet.
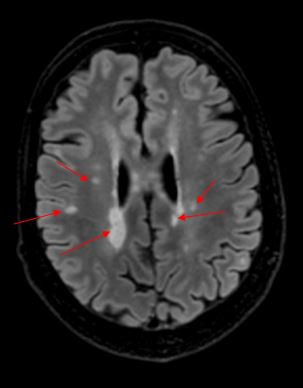
Ved bruk av MR-bilder kan man se både pågående betennelse og arr etter tidligere betennelser. Vi undersøker også ryggmargsvæsken (gjennom et lite stikk inn i lenderyggen) og tar blodprøver. Disse prøvene kan både støtte diagnosen og utelukke andre mulige diagnoser. Vi får stadig flere medikamenter som kan hjelpe
Tidligere stilte man diagnosen, men hadde ingen behandling. Over de siste 25 årene har vi gradvis fått mange ulike medikamenter som kan påvirke sykdomsforløpet. Felles for disse er at de virker inn på immunsystemet og modifiserer eller demper det. Målet er å begrense antallet nye betennelser.
Hvis vi skal kunne påvirke sykdomsutviklingen på lang sikt er det viktig med tidlig, effektiv behandling. Samtidig er det viktig at vi ikke påfører unge mennesker som har en «snill» sykdom alvorlige bivirkninger av en behandling de kanskje ikke trenger. Mye forskning er rettet inn mot å klare å identifisere den riktige behandlingen til hver enkelt pasient – såkalt persontilpasset behandling.
Det finnes ingen medisin som kurerer MS
Fortsatt har vi ikke en medisin eller behandling som kurerer sykdommen, men grunnleggende forskning på årsaker til sykdommen og ulike sykdomsmekanismer er viktige for å utvikle nye medisiner. De medikamentene vi har i dag virker indirekte gjennom påvirkning av immunsystemet. Vi deltar i utprøving av nye medisiner som vi håper kan «angripe» betennelsene mer direkte inne i det sentrale nervesystemet.
Mange har dessverre hatt sykdommen for lenge til at medikamenter som påvirker forløpet har god effekt. Derfor må mange leve med ulike plager, og også med forverringer vi ikke klarer å bremse. For denne gruppen er det viktig med god symptombehandling.
Det kan dreie seg om behandling av spasmer, smerter, problemer med vannlating og avføring samt tilgang på rehabilitering. Generelle råd om kosthold og trening for å opprettholde sunn hjernehelse er også veldig viktig. Fatigue kan ikke behandles vekk, men fysisk aktivitet hjelper.
Hva er det som plager pasienten mest?
Når en ung person får diagnosen ser han eller hun ofte for seg en rullestol og er veldig redd for akkurat det. Ettersom han eller hun venner seg til å leve med sykdommen er det fatigue, kognitive vansker og vannlatings- og avføringsproblemer som påvirker hverdagen mest. Slike «usynlige» symptomer er ofte hovedgrunnen til at det for en del blir vanskelig å fungere i arbeidslivet og sosialt. Med nyere behandlinger håper vi andelen som utvikler disse plagene blir mye mindre.
Tidlig behandling av MS kan gi et langt og godt liv
Når vi i dag diagnostiserer MS og starter behandling tidlig, håper vi det vil bety at pasientene kan leve et langt og godt liv som alle andre. Vi ser allerede nå at færre utvikler et alvorlig handicap og at det tar lengre tid.

Samtidig skal vi huske på at det er først de seneste årene at de virkelig effektive medisinene er tatt i bruk tidlig i sykdommen og vi forventer at vi vil se nytten av dem nå fremover.
Et godt eksempel på bedret prognose er at stadig flere kvinner med MS nå får barn – i motsetning til samfunnet ellers øker antallet barn per MS-kvinne. Mange med MS er i full jobb og full aktivitet og lever helt normale liv – heldigvis.
MS-forskningsgruppen ved Universitetet i Oslo og Oslo universitetssykehus
I Forskningsgruppen vår er vi mange som forsker på MS.
Vi jobber innen fire hovedområder:
- kartlegging av sykdommen og forløpet,
- kartlegging av grunnleggende sykdomsmekanismer i laboratoriet,
- MR-studier
- kliniske studier inkludert utprøving av nye medikamenter og sammenligninger av ulike behandlinger.
Mange av oss kombinerer klinisk aktivitet med forskning og mange av våre pågående prosjekter er et samarbeid mellom de ulike områdene. Vi samarbeider både lokalt, nasjonalt og internasjonalt.
De siste par årene har pandemien gitt oss nye utfordringer. Hvordan vil MS-pasientene takle covid-19 sykdom, sammenlignet med friske personer? Hvordan vil de tåle vaksinene? Og vil de få god effekt av vaksinene selv om de står på behandlinger som påvirker immunforsvaret?
Pandemiperioden har vist at internasjonalt samarbeid og forskning er avgjørende for god pasientbehandling. Utveksling av erfaringer internasjonalt ga oss større trygghet for rådene vi ga pasientene i en situasjon hvor ingen kunne vite sikkert. Tett kontakt med pasientene og pasientforeningene muliggjorde innsamling av mange blodprøver (NevroVax-prosjektet) og i samarbeid med immunologene kunne vi bidra til kunnskap om effekt av vaksinene og utprøving av 3.vaksinedose. Et godt eksempel på kunnskap fra pasient til lab og rett tilbake til praktisk nytte for pasientene.
Du kan også følge gruppen vår på facebook “Multippel Sklerose Forskningsgruppen Oslo”
Andre blogginnlegg om lignende tema
- Når immunsystemet feiler
- Immunologi for dummies
- Immunceller må gå på skolen
- Ny benmarg kan redde livet ditt, men det koster
- Norge trenger en nasjonal stamcellebank
- Uten mat og drikke duger hjernen ikke
- Hvordan få mere ut av hjerneforskningen
- Hjernesykdommer rammer menn og kvinner ulikt
- Gjør sykdom oss sterkere?
- Parkinsonmedisin kan gi hyperseksualitet og spillegalskap